PROLAPSUS GENITAL : CURE PAR PROMONTOFIXATION COELIOSCOPIQUE
L’intervention qui vous est proposée est destinée à traiter votre prolapsus génital.
Les organes pelviens
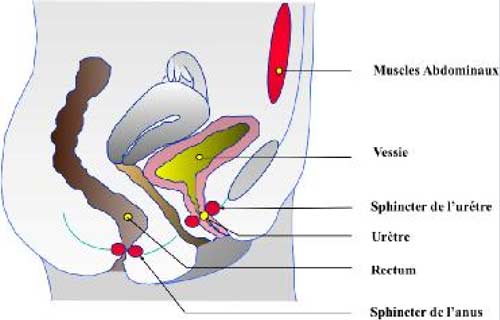
Schéma de l’anatomie pelvienne féminine
Schéma de l’anatomie pelvienne féminine
Les organes présents dans le petit bassin féminin sont maintenus grâce à un ensemble de muscles et de ligaments qui constituent le plancher pelvien. Celui -ci joue le rôle de hamac sur lequel reposent la vessie, l’utérus et le rectum.
On parle de prolapsus, anomalie appelée communément « descente d’organes », lorsque ces organes ne sont plus soutenus et font saillie à des degrés divers dans le vagin ou même au-delà de la vulve si le prolapsus est extériorisé. Il peut concerner isolément ou en association la vessie (cystocèle), l’utérus (hystérocèle) et le rectum (rectocèle).
Pourquoi cette intervention ?
Le prolapsus est responsable de symptômes variés. Il peut s’agir de : pesanteur périnéale, « boule » s’extériorisant à la vulve, signes urinaires, sexuels ou digestifs. L’intervention proposée par votre urologue est un geste chirurgical dont le but est de repositionner correctement la vessie, le vagin, l’utérus et le rectum dans le petit bassin.
Ce repositionnement s’accompagne d’un renforcement des moyens de soutien de ces organes par l’utilisation d’un tissu de renfort (implant prothétique) synthétique compatible avec le corps humain. Enfin, il peut être associé une intervention pour traiter l’incontinence urinaire d’effort (voir fiche AFU traitement de l’incontinence urinaire d’effort). En fonction des éléments de votre dossier, il peut être nécessaire de retirer l’utérus, en partie ou en totalité, ou les ovaires. Ceci est alors discuté avec votre chirurgien.
Existe-t-il d’autres options?
Une rééducation est possible, mais elle n’est efficace que pour les prolapsus peu importants.
Le pessaire est un dispositif destiné à contenir le prolapsus et qui est placé dans le vagin. Il est souvent utilisé lorsque l’intervention n’est pas souhaitable rapidement. Son port peut être temporaire ou permanent.
L’intervention peut être menée selon plusieurs voies d’abord, abdominale ou vaginale et suivant différentes techniques. Son choix vous est expliqué par votre urologue.
Le traitement de votre prolapsus n’est pas une nécessité vitale. L’absence de son traitement vous expose à l’aggravation du prolapsus jusqu’à l’extériorisation. Il peut y avoir une rétention urinaire (blocage de la vidange de la vessie), une dilatation des reins avec insuffisance rénale et une ulcération du vagin et du col de l’utérus.
Préparation à l’intervention
Une consultation d’anesthésie doit avoir lieu quelques jours avant l’intervention. Une analyse d’urine vous est demandée quelques jours avant l’intervention (ECBU). En cas d’infection, l’intervention est différée jusqu’à stérilisation des urines. Pour prévenir les phlébites, des bas de contention peuvent être prescrits, portés pendant l’intervention et jusqu’à reprise d’une activité ambulatoire (prévention des phlébites). Un régime alimentaire sans résidu peut vous être conseillé avant l’intervention.
Technique opératoire
L’intervention est menée sous anesthésie générale ou loco-régionale. Elle peut être effectuée par voie laparoscopique ou par une seule incision abdominale. Au bloc opératoire, vous êtes installée à plat sur le dos. Une sonde urinaire est mise en place en début d’intervention.
- Une prothèse synthétique est fixée entre la vessie et la paroi antérieure du vagin.
- Une deuxième prothèse peut être fixée entre le rectum et la paroi postérieure du vagin.
- La (les) prothèse (s) est (sont) ensuite fixée(s) à un ligament très solide situé en avant de la colonne vertébrale en avant du sacrum.

Suites habituelles
Le moment de l’ablation de la sonde urinaire est défini par votre chirurgien. La reprise du transit intestinal (gaz) se fait habituellement dans les 48 premières heures ; cependant, une constipation peut vous gêner pendant quelques jours, et se prolonger si vous êtes sujette à ce problème. Un traitement laxatif peut alors vous être prescrit. Pendant cette période, quelques pertes vaginales peuvent survenir etsont tout à fait normales.
La durée d’hospitalisation est habituellement de quelques jours. Une convalescence est à prévoir. Sa durée est adaptée au travail que vous exercez.
Vous devez vous abstenir de faire des efforts, du sport, de porter des charges lourdes, de prendre des bains et d’avoir des rapports sexuels avec pénétration pendant environ 1 mois.
Des facilitateurs du transit pour vous évitez de pousser pour aller à la selle peuvent vous être prescrits.
Une consultation de contrôle avec votre urologue est prévue quelques semaines après l’intervention. Celui-ci décidera de la possibilité de reprise de toutes vos activités, en particulier sportives. Vous devez éviter les efforts violents dans les 3 mois suivant l’intervention.
Risques et complications
Dans la majorité des cas, l’intervention qui vous est proposée se déroule sans complication. Cependant, tout acte chirurgical comporte un certain nombre de risques et complications décrits ci-dessous :
- Certaines complications sont liées à votre état général et à l’anesthésie ; elles vous seront expliquées lors de la consultation pré-opératoire avec le médecin anesthésiste ou le chirurgien et sont possibles dans toute intervention chirurgicale.
- Les complications directement en relation avec l’intervention sont rares, mais possibles.
Résultats
Le résultat anatomique et fonctionnel est le plus souvent bon à long terme. Il ne peut cependant être garanti.
La récidive du prolapsus est toujours possible, liée à de nombreux facteurs (surpoids, toux chronique, altération de la muqueuse vaginale à la ménopause, constipation, …), mais son risque est variable d’une patiente à une autre. La récidive du prolapsus ne s’accompagne pas systématiquement de la réapparition des symptômes urinaires, sexuels ou digestifs.